Eine Dysfunktion des Beckenbodens ist häufig, wird aber häufig nicht erwähnt. Beckenbodenprobleme, die zu Blasen- und/oder Darminkontinenz führen können, verursachen ein starkes Gefühl von Scham und Verlegenheit, in größerem Maße als andere Erkrankungen. Nicht über die Probleme zu sprechen oder die benötigte Hilfe zu erhalten, kann zu sozialer Isolation führen, die mit erheblichen Auswirkungen auf die psychische Gesundheit und das Wohlbefinden verbunden ist. Daher ist es wichtig, sowohl Blasen- als auch Darmprobleme mit den Patienten zu besprechen. In diesem Artikel finden Sie eine Erklärung über die grundlegende Anatomie des Beckenbodens, eine Beschreibung der Symptome und wie diese behandelt werden können, Informationen, die heruntergeladen und an Ihre Patienten ausgehändigt werden können.
Beckenbodenfunktionsstörung – wie Sie Ihre Blasen- und Darmsymptome in den Griff bekommen
Die Hauptfunktion des Beckenbodens besteht darin, Blase, Harnröhre, Vagina, Gebärmutter, Darm, Rektum und Anus zu stützen. Aus verschiedenen Gründen können die Muskeln im Beckenboden geschwächt oder geschädigt werden, was zu einer Beckenbodenfunktionsstörung führt. Eine Beckenbodendysfunktion ist eine Sammlung verschiedener Erkrankungen, die sich auf die Unfähigkeit beziehen, Ihre Beckenbodenmuskulatur richtig zu entspannen und/oder zu koordinieren. Es betrifft häufig Ihre Blase und Ihren Darm mit Symptomen wie:
- Häufiger Harndrang
- unaufschiebbarer Harn- oder Stuhldrang
- Urin- oder Stuhlverlust
- Schwierigkeiten bei der Blasen- oder Darmentleerung
Blase und Darm sind eng miteinander verbunden und können sich gegenseitig beeinflussen. Wenn Sie unter Verstopfung leiden, kann dies die vollständige Entleerung der Blase erschweren.
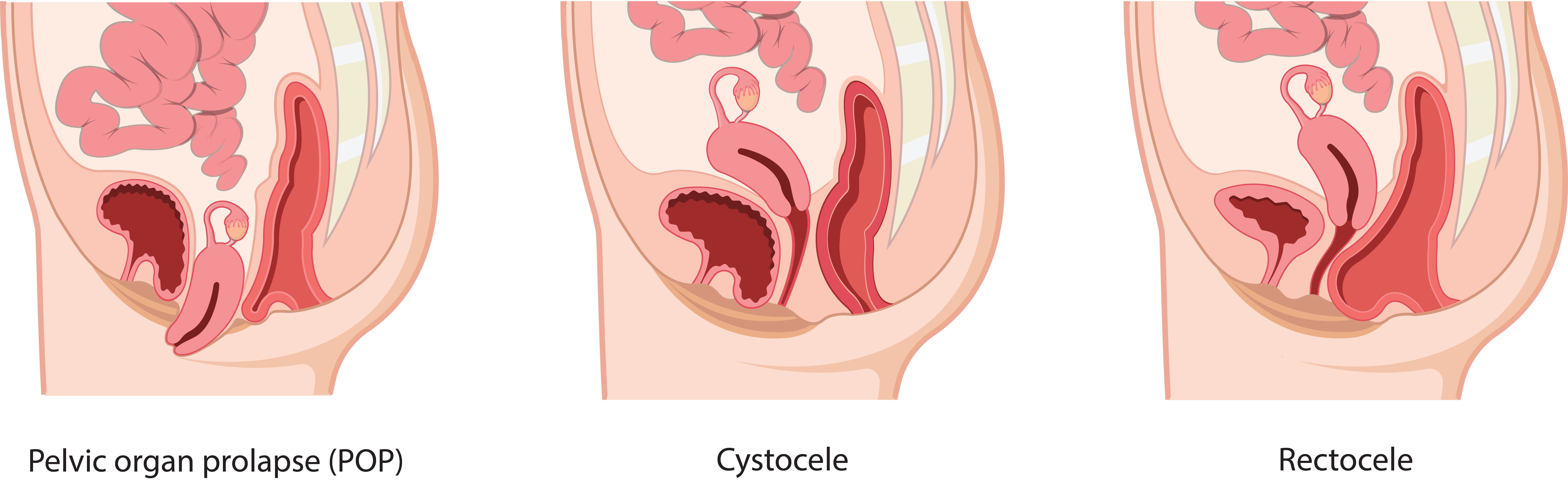
Ein Beckenorganprolaps (BOP) liegt vor, wenn sich eines oder mehrere der Organe, die von Ihrem Beckenboden gestützt werden, aufgrund von geschwächtem oder beschädigtem Gewebe und Muskeln bewegt haben oder aus ihrer normalen Position gerutscht sind.
Eine Zystozele tritt auf, wenn das Stützgewebe um Blase und Scheidenwand geschwächt und gedehnt wird, so dass die Blase die Vorderwand der Vagina nach hinten schieben kann.
Von einer Rektozele spricht man, wenn sich das Rektum gegen die hintere Scheidenwand wölbt, wodurch der Stuhl eingeschlossen wird und die Darmentleerung erschwert wird.
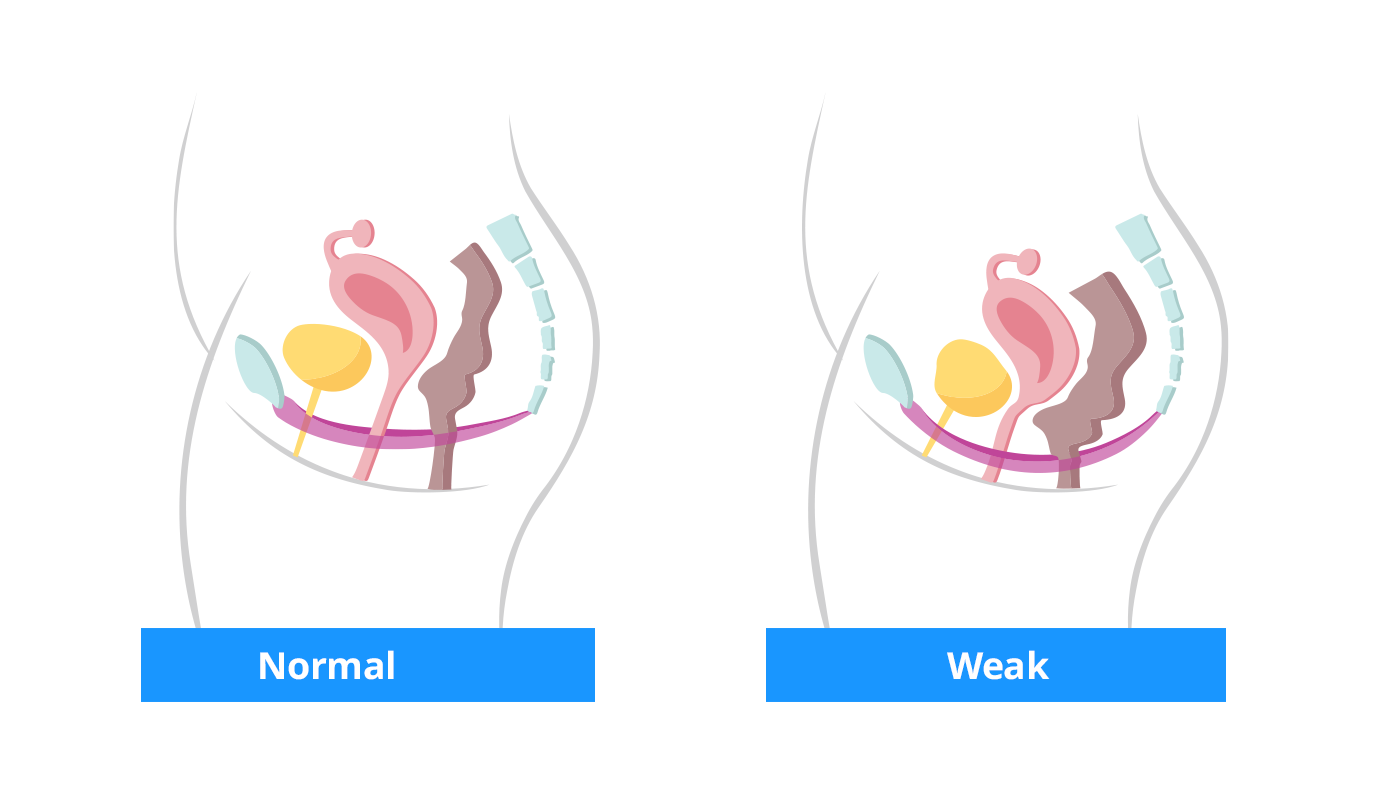
Weibliche Anatomie: Im ersten Bild ist ein gesunder Beckenboden zu sehen, der Blase, Gebärmutter und Darm stützt, und im zweiten Bild ist ein geschwächter Beckenboden zu sehen, der dazu führt, dass sich die Organe bewegen oder aus ihrer normalen Position rutschen.
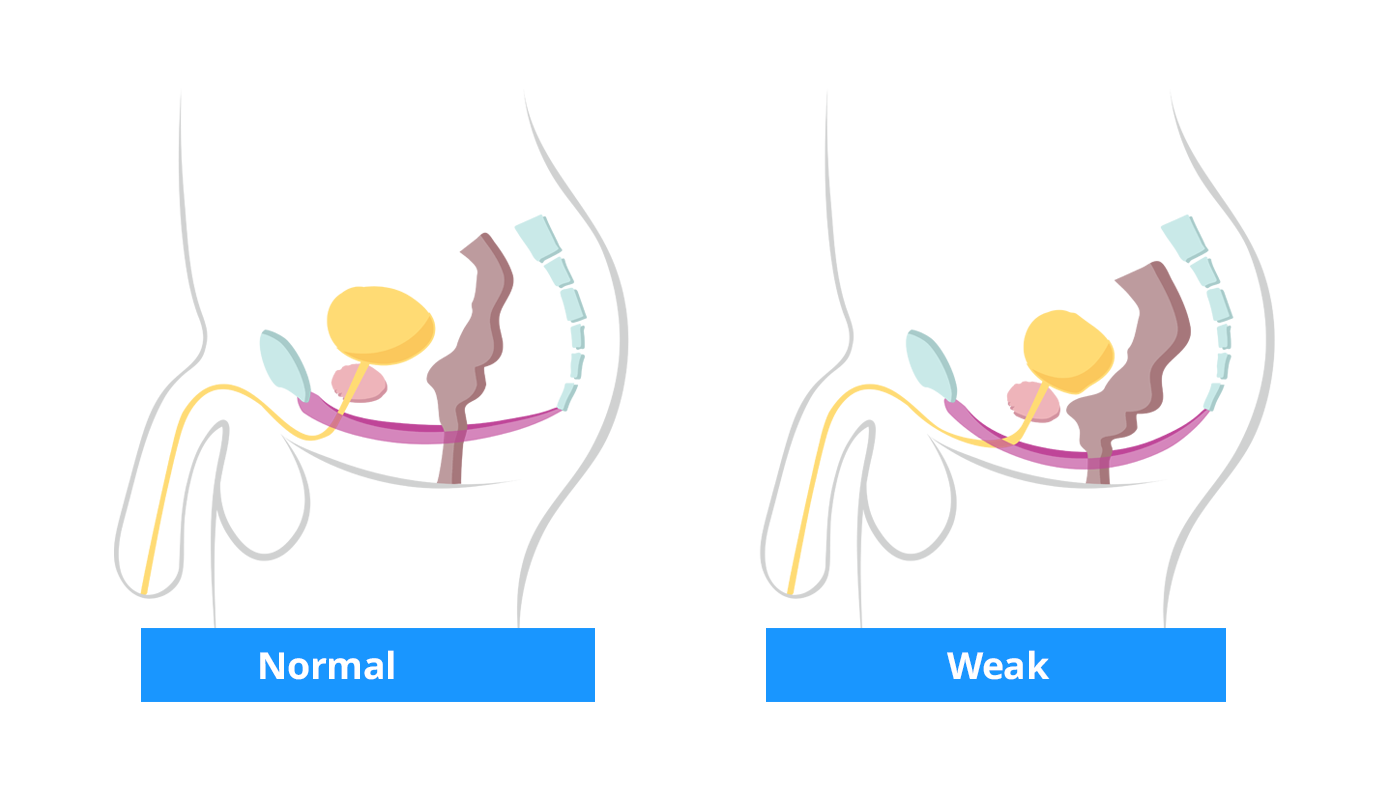
Männliche Anatomie: Im ersten Bild ist ein gesunder Beckenboden zu sehen, der Blase und Darm stützt, und im zweiten Bild ist ein geschwächter Beckenboden zu sehen, der dazu führt, dass sich die Organe bewegen oder aus ihrer normalen Position rutschen.
Sprechen Sie mit einer Ärztin/einem Arzt
Eine gute Möglichkeit, die Symptome zu beschreiben, ist die Verwendung eines Blasen- und/oder Darmtagebuchs und die Vorbereitung auf den Besuch, indem folgende Fragen beantwortet werden:
- Wie oft entleeren Sie Ihre Blase täglich?
- Haben Sie das Gefühl, dass Sie Ihre Blase jedes Mal vollständig entleeren?
- Wie oft pro Tag/pro Woche entleeren Sie Ihren Darm?
- Haben Sie das Gefühl, dass Sie Ihren Darm jedes Mal vollständig entleeren?
- Schränken Ihre Blasen-/Darmprobleme Ihre täglichen Aktivitäten ein?
- Helfen Sie beim Entleeren, z. B. mit dem Finger, pressen, Toilettenposition?
- Haben Sie Schmerzen, z.B. beim Geschlechtsverkehr?
Eine Liste der Medikamente sollte ebenfalls geprüft werden, da diese die Blase und den Darm beeinträchtigen können.
Wie geht man mit Beckenbodensymptomen um?
Erste Behandlungen sind Lebensstiländerungen, Physiotherapie und/oder Biofeedback.
Beckenbodensymptome wie eine überaktive Blase oder eine unvollständige Darmentleerung bleiben in der Regel bestehen oder verschlimmern sich, wenn sie nicht behandelt werden. Anstatt mit Schmerzen und Beschwerden zu leben, können Sie Ihren Alltag verbessern, indem Sie Hilfsmittel zur Unterstützung der Blasen- und Darmentleerung verwenden, wie z. B. intermittierende Katheterisierung und Darmspülung.
Die intermittierende Katheterisierung (IK) ist eine Behandlungsoption, wenn Sie u.a. folgende Symptome haben:
- die Unfähigkeit, Wasser zu lassen (Urin/Harnverhalt)
- Unvollständige Blasenentleerung
- sehr langsamer oder unterbrochener Urinfluß
- Probleme mit Harnwegsinfekten als Folge einer unvollständigen Blasenentleerung
- eine Harnröhrenstriktur – Vernarbungen der Harnröhre
Die intermittierende Katheterisierung gilt als Goldstandard für das manuelle Ablassen von Urin aus der Blase, wenn dies nicht auf natürliche Weise geschieht. Ihre Ärztin/Ihr Arzt oder das medizinische Fachpersonal wird Sie in den IK-Prozess einweisen, bei der ein dünner Schlauch (Katheter) in die Blase eingeführt wird, um den Urin zu entleeren. Sie tun dies in regelmäßigen Abständen, oft 4-6 Mal am Tag. Wenn Sie sich an Ihren Zeitplan halten, können Sie Inkontinenz und Infektionen reduzieren und Ihre Blase schützen.
Die Darmspülung, auch transanale Irrigation (TAI) genannt, ist eine Behandlungsoption, wenn Sie u.a. folgende Symptome aufweisen:
- Stuhlverlust oder Angst vor Stuhlverlust
- das Gefühl, dass etwas übrig geblieben ist, und den Drang, den Darm häufig zu entleeren
- Sie müssen Ihre Finger benutzen, um die Entleerung zu unterstützen
- Schwierigkeiten beim Starten oder Beenden der Entleerung und übermäßiges Pressen
- täglich Mini-Einläufe mit Abführmitteln machen und sich dabei nicht wohl fühlen
Die Darmspülung ist eine Möglichkeit, die Darmentleerung zu unterstützen, indem Wasser durch den Anus eingegeben wird. Das Wasser hilft bei der Entleerung des Enddarms und macht den Stuhl weicher. Ihre Ärztin/Ihr Arzt oder das medizinische Fachpersonal wird Sie schulen und Ihnen Ratschläge geben, wie viel Wasser Sie benötigen und wie oft Sie es, je nach Ihren Darmproblemen, verwenden sollten. Sobald eine Routine etabliert ist, können Sie das Risiko einer Inkontinenz verringern, selbst bestimmen, wann und wo Sie Ihren Darm entleeren, und das Gefühl einer unvollständigen Entleerung verringern.